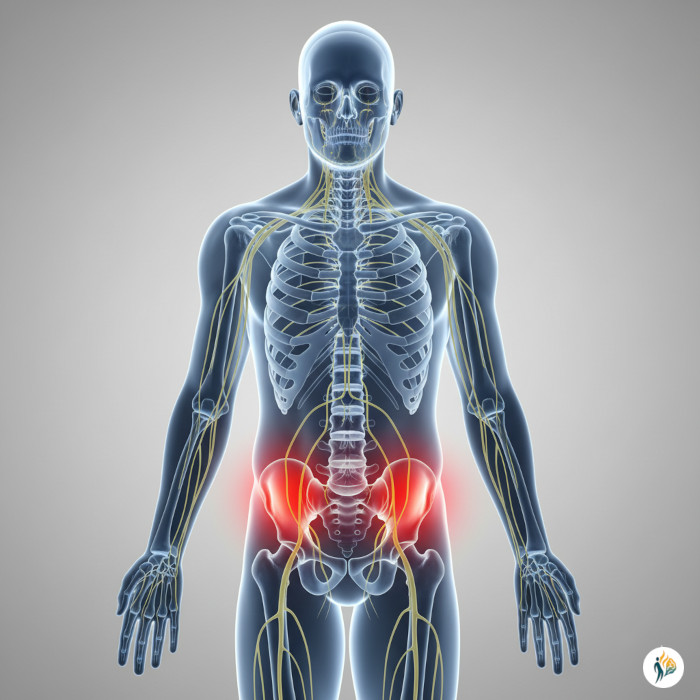
La sacroileite è un’infiammazione dell’articolazione sacroiliaca, quella che collega la base della colonna vertebrale (osso sacro) al bacino (ileo). È una condizione più frequente di quanto si pensi, spesso confusa con la lombalgia comune.
Può causare dolore intenso nella parte bassa della schiena, ai glutei o alle gambe, rendendo difficili movimenti quotidiani come alzarsi, camminare o guidare.
Riconoscerla precocemente è fondamentale per evitare che diventi cronica e limiti la qualità di vita.
Cos’è la sacroileite
La sacroileite è un’infiammazione dell’articolazione sacroiliaca, una sorta di “cerniera” che stabilizza la parte inferiore della schiena.
Quando questa zona si infiamma, i movimenti che coinvolgono il bacino diventano dolorosi, soprattutto quando si sta in piedi a lungo o ci si piega.
In sintesi: è come se la “giuntura” che unisce colonna e bacino diventasse rigida, calda e dolente.
Chi può essere colpito
Può colpire persone di qualsiasi età, ma è più comune in:
- Adulti tra i 30 e 50 anni
- Donne, soprattutto dopo gravidanze multiple
- Atleti o lavoratori che sollevano spesso pesi
- Pazienti con malattie reumatiche (es. spondilte anchilosante).
Approfondimento
La sacroileite può essere monolaterale o bilaterale. Nelle forme infiammatorie (es. spondiloartriti), spesso è bilaterale; nelle forme meccaniche o traumatiche, tende a essere unilaterale.
Approfondimento
La sacroileite può essere monolaterale o bilaterale. Nelle forme infiammatorie (es. spondiloartriti), spesso è bilaterale; nelle forme meccaniche o traumatiche, tende a essere unilaterale.
Cause e fattori di rischio
Cause comuni
- Traumi o cadute sul bacino o sulla schiena
- Sovraccarico meccanico, ad esempio in chi fa sport intensi
- Gravidanza, per variazioni ormonali e aumento di carico articolare
- Infezioni (raro ma possibile, soprattutto batteriche)
- Malattie reumatiche autoimmuni
Comportamenti o condizioni che aumentano il rischio
- Posture scorrette prolungate
- Vita sedentaria
- Sovrappeso
- Lavori che implicano sollevamento o torsioni ripetute
- Mancanza di esercizi di rinforzo del core
Consiglio pratico
Alterna sempre periodi seduti e in piedi, e usa una sedia ergonomica se lavori al computer molte ore al giorno.
Consiglio pratico
Alterna sempre periodi seduti e in piedi, e usa una sedia ergonomica se lavori al computer molte ore al giorno.
Sintomi e segnali di allarme
Sintomi tipici
- Dolore nella parte bassa della schiena, ai glutei o lungo la coscia
- Dolore che peggiora stando fermi e migliora muovendosi
- Difficoltà ad alzarsi da seduti o a salire le scale
- Dolore accentuato durante rapporti sessuali o in gravidanza
Segnali che richiedono attenzione medica immediata
- Febbre o brividi (possibile infezione)
- Dolore improvviso dopo trauma
- Dolore che non migliora con riposo o antidolorifici comuni
- Formicolii o perdita di forza alle gambe
Approfondimento
Un approccio multidisciplinare consente una diagnosi più accurata e un trattamento tempestivo.
Approfondimento
Un approccio multidisciplinare consente una diagnosi più accurata e un trattamento tempestivo.
Diagnosi
Visita medica
Lo specialista (ortopedico, fisiatra o terapista del dolore) esegue:
- Esame clinico con test di provocazione (es. test di FABER o di Gaenslen)
- Valutazione della mobilità del bacino
- Analisi della postura e del cammino
Esami più comuni
- Radiografia: mostra eventuali alterazioni ossee
- Risonanza magnetica (RMN): evidenzia infiammazione precoce o edema
- TAC: utile nei traumi
- Esami del sangue (VES, PCR, HLA-B27) per sospetto di malattie reumatiche
Approfondimento
La RMN STIR è il gold standard per rilevare edema osseo nella fase iniziale di sacroileite infiammatoria.
Approfondimento
La RMN STIR è il gold standard per rilevare edema osseo nella fase iniziale di sacroileite infiammatoria.
Trattamenti
Terapie non invasive
- Riposo relativo (evitare sforzi ma non immobilità totale)
- Fisioterapia mirata per rinforzare addominali e glutei
- Farmaci antinfiammatori (FANS) o miorilassanti
- Terapie fisiche: tecarterapia, laser, onde d’urto leggere
Consiglio pratico
Applica ghiaccio nei primi giorni se il dolore è acuto, poi calore per rilassare la muscolatura.
Consiglio pratico
Applica ghiaccio nei primi giorni se il dolore è acuto, poi calore per rilassare la muscolatura.
Procedure interventistiche
- Infiltrazioni ecoguidate o sotto guida TAC con cortisone e anestetico
- Radiofrequenza pulsata o termica: disattiva selettivamente i nervi che trasmettono il dolore, con effetto duraturo
- Neuromodulazione nei casi cronici resistenti ai farmaci
Le infiltrazioni nella sacroiliaca richiedono guida radiologica per garantire precisione e sicurezza. L’efficacia può durare da settimane a mesi.
Ruolo del terapista del dolore
Il terapista del dolore valuta ogni caso e personalizza il percorso terapeutico, combinando:
- Farmaci mirati
- Infiltrazioni o tecniche mini-invasive
- Educazione al movimento e gestione posturale.
L’obiettivo è ridurre il dolore e migliorare la qualità di vita, non solo “spegnere” il sintomo.
Caso clinico
Caso clinico
Prevenzione
- Mantieni un peso corporeo equilibrato
- Pratica regolarmente attività fisica moderata (es. nuoto, yoga, pilates)
- Cura la postura da seduto e durante il sollevamento pesi
- Evita scarpe con tacchi eccessivi o suole troppo rigide
- Dopo la gravidanza, chiedi consiglio a un fisioterapista per esercizi di riequilibrio pelvico
Consiglio pratico
Un semplice esercizio quotidiano: sdraiati supino, piega le ginocchia e porta una alla volta al petto. Mantieni 20 secondi per lato. Aiuta a scaricare la sacroiliaca.
Consiglio pratico
Un semplice esercizio quotidiano: sdraiati supino, piega le ginocchia e porta una alla volta al petto. Mantieni 20 secondi per lato. Aiuta a scaricare la sacroiliaca.
Approfondimento
Quali sono le nuove linee guida internazionali sul dolore sacro-iliaco e sulle tecniche più recenti?
Ho analizzato il documento ASPN Best Practice Guidelines 2024, pubblicato dall’American Society of Pain and Neuroscience, che segna un vero punto di svolta nella diagnosi e nel trattamento della sacroileite.
Leggi l’articolo completo:
Le nuove linee guida americane sul dolore sacro-iliaco (2024): il punto di svolta che aspettavamo.
📖 Approfondimento a cura dello specialista in terapia del dolore.
Approfondimento
Quali sono le nuove linee guida internazionali sul dolore sacro-iliaco e sulle tecniche più recenti?
Ho analizzato il documento ASPN Best Practice Guidelines 2024, pubblicato dall’American Society of Pain and Neuroscience, che segna un vero punto di svolta nella diagnosi e nel trattamento della sacroileite.
Leggi l’articolo completo:
Le nuove linee guida americane sul dolore sacro-iliaco (2024): il punto di svolta che aspettavamo.
📖 Approfondimento a cura dello specialista in terapia del dolore.
FAQ
1. Quanto tempo dura il recupero dalla sacroileite?
Il recupero varia in base alla causa e alla tempestività del trattamento.
Nei casi lievi o meccanici può bastare qualche settimana; nelle forme croniche o infiammatorie servono mesi di fisioterapia e trattamenti mirati.
Un piano personalizzato, che includa esercizi di rinforzo, terapia fisica e controllo del peso, accelera la guarigione e riduce le recidive.
2. La sacroileite guarisce completamente?
Nella maggior parte dei casi sì.
Le forme meccaniche rispondono molto bene alla fisioterapia e alle infiltrazioni mirate.
Le forme infiammatorie croniche (come quelle da spondilite anchilosante) possono essere controllate efficacemente con farmaci biologici e tecniche di gestione del dolore.
L’obiettivo è sempre il recupero funzionale completo e la prevenzione delle riacutizzazioni.
3. Posso continuare a fare sport se ho una sacroileite?
Sì, ma con cautela.
Durante la fase acuta è consigliato sospendere gli sport ad alto impatto (corsa su asfalto, crossfit, sollevamento pesi).
Dopo il miglioramento, si può tornare a nuoto, yoga, pilates o bicicletta.
Lo sport è un alleato, se guidato da un fisioterapista esperto che adatti i carichi e insegni gli esercizi corretti di stabilizzazione del bacino.
4. Le infiltrazioni nella sacroiliaca fanno male o comportano rischi?
Sono procedure rapide e sicure, eseguite con anestesia locale e guida radiologica o ecografica.
Il fastidio è minimo e il sollievo può durare da settimane a mesi.
Gli effetti collaterali sono rari: lieve dolore o arrossamento temporaneo nella zona.
Quando necessario, possono essere ripetute più volte l’anno sotto controllo medico.
5. La sacroileite può essere collegata alla spondilite anchilosante?
Sì, in alcuni casi la sacroileite è il primo segnale di una spondiloartrite, una malattia reumatica cronica.
Spesso si accompagna a rigidità mattutina e dolore bilaterale che migliora con il movimento.
In presenza di questi sintomi è indicata la valutazione di un reumatologo, che potrà richiedere esami specifici (HLA-B27, RMN) e impostare una terapia mirata.
6. Qual è la differenza tra sacroileite, lombalgia ed ernia del disco?
La sacroileite provoca dolore profondo ai glutei o vicino all’osso sacro, spesso unilaterale, che peggiora da seduti o in piedi.
La lombalgia classica colpisce invece la zona centrale della schiena, mentre l’ernia del disco può causare dolore irradiato con formicolii o debolezza alla gamba.
Solo una visita specialistica e, se necessario, una risonanza possono distinguere chiaramente le tre condizioni.
7. Posso guidare o lavorare in piedi se ho una sacroileite?
Sì, ma occorre gestire bene le posture e i tempi.
Se stai seduto a lungo (es. in auto o alla scrivania), fai pause ogni 30-45 minuti per muoverti e cambiare posizione.
Chi lavora in piedi dovrebbe indossare calzature ammortizzate e alternare il carico su entrambe le gambe.
Un fisioterapista può insegnare micro-movimenti utili per evitare rigidità durante il lavoro.
8. La sacroileite in gravidanza è pericolosa?
No, ma è più frequente a causa dei cambiamenti ormonali e dell’aumento di peso.
Il dolore è solitamente temporaneo e scompare dopo il parto.
È importante evitare farmaci senza indicazione medica, preferendo fisioterapia dolce, esercizi in acqua e l’uso di cinture pelviche di supporto.
Un follow-up post-parto aiuta a prevenire recidive.
9. Quando è necessario un intervento chirurgico per la sacroileite?
La chirurgia è molto rara e si considera solo nei casi resistenti a ogni altro trattamento, con dolore cronico invalidante e instabilità articolare.
L’intervento (artrodesi sacroiliaca) stabilizza l’articolazione con viti o sistemi robotici mini-invasivi.
I risultati sono buoni, ma la selezione dei pazienti è fondamentale: va discussa solo con specialisti in neurochirurgia o ortopedia vertebrale.
Consigli pratici
- Non ignorare un dolore al gluteo o al bacino che dura più di 2 settimane. Potrebbe non essere una “semplice lombalgia”.
- Muoviti ogni giorno, anche poco: la rigidità peggiora la sacroileite più del carico.
- Usa cuscini ergonomici o supporti lombari durante la guida o il lavoro sedentario.
- Alterna caldo e freddo nella fase acuta per ridurre dolore e infiammazione.
- Fai controllare la postura e la forza dei muscoli glutei e addominali: sono i “guardiani” della sacroiliaca.
- Chiedi sempre una diagnosi precisa, perché la sacroileite può mascherarsi da altri disturbi lombari.
- Rivolgiti a specialisti qualificati (neurochirurgo, terapista del dolore, fisiatra o reumatologo) per un piano terapeutico personalizzato.
Consigli pratici
- Non ignorare un dolore al gluteo o al bacino che dura più di 2 settimane. Potrebbe non essere una “semplice lombalgia”.
- Muoviti ogni giorno, anche poco: la rigidità peggiora la sacroileite più del carico.
- Usa cuscini ergonomici o supporti lombari durante la guida o il lavoro sedentario.
- Alterna caldo e freddo nella fase acuta per ridurre dolore e infiammazione.
- Fai controllare la postura e la forza dei muscoli glutei e addominali: sono i “guardiani” della sacroiliaca.
- Chiedi sempre una diagnosi precisa, perché la sacroileite può mascherarsi da altri disturbi lombari.
- Rivolgiti a specialisti qualificati (neurochirurgo, terapista del dolore, fisiatra o reumatologo) per un piano terapeutico personalizzato.
Sacroileite in 5 punti chiave
① Cos’è → Infiammazione dell’articolazione che unisce bacino e colonna vertebrale.
② Chi colpisce → Più comune tra 30 e 50 anni, in donne, sportivi e persone con malattie reumatiche.
③ Sintomi → Dolore lombare o ai glutei, rigidità, peggioramento da fermi e miglioramento col movimento.
④ Trattamenti → Fisioterapia, farmaci antinfiammatori, infiltrazioni mirate e tecniche di neuromodulazione.
⑤ Prevenzione → Postura corretta, peso equilibrato, esercizi regolari e controllo precoce dei sintomi.
Autore
Dr. Alessandro Giammarusti
Neurochirurgo e Terapista del dolore