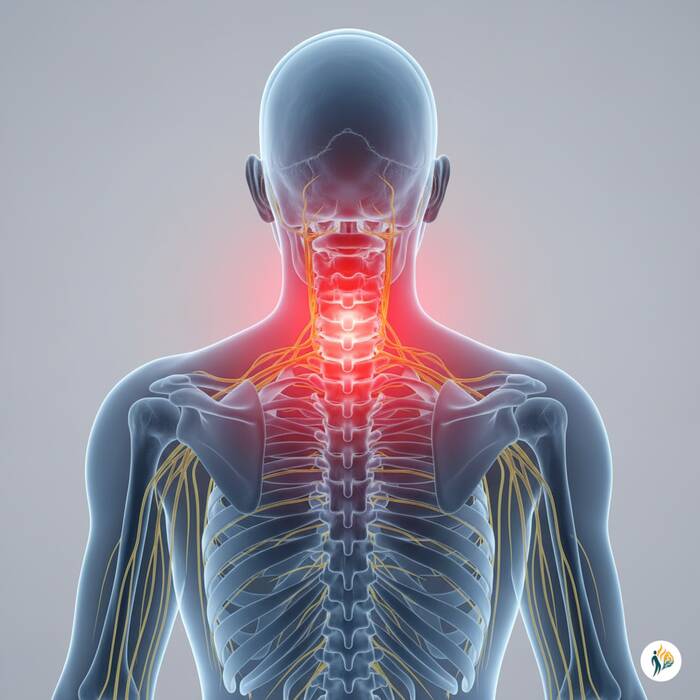
La stenosi cervicale è una condizione caratterizzata dal restringimento del canale vertebrale nella regione del collo, che può comprimere midollo spinale e radici nervose.
È una patologia frequente soprattutto dopo i 50 anni, ma può manifestarsi anche in età più giovane, con impatto significativo sulla qualità di vita.
I sintomi includono dolore cervicale, formicolii, debolezza agli arti e difficoltà nella deambulazione; nei casi più gravi possono comparire segni di mielopatia che richiedono valutazione urgente.
La diagnosi si basa su visita neurologica ed esami di imaging, in particolare risonanza magnetica.
Il trattamento varia da approcci conservativi (farmaci, fisioterapia, infiltrazioni) fino alla chirurgia decompressiva nei casi avanzati o resistenti.
La prevenzione passa attraverso postura corretta, attività fisica regolare e controllo dei fattori di rischio.
Una diagnosi precoce e un approccio multidisciplinare sono fondamentali per ridurre complicanze e migliorare la prognosi.
Cos’è la stenosi cervicale
Il midollo spinale è come “l’autostrada” dei nervi: passa dentro un tunnel protettivo formato dalle vertebre. Se questo tunnel si restringe, i nervi vengono “schiacciati”. Questo è ciò che chiamiamo stenosi cervicale.
Chi può essere colpito
- Persone sopra i 50 anni (più frequente)
- Chi ha avuto traumi cervicali
- Pazienti con artrite o malattie degenerative delle ossa
Approfondimento
Le stenosi più gravi sono quelle che comprimono il midollo (mielopatia cervicale). I segmenti più frequentemente coinvolti sono C5-C6 e C6-C7, dove il canale è più vulnerabile a restringimenti.
Approfondimento
Le stenosi più gravi sono quelle che comprimono il midollo (mielopatia cervicale). I segmenti più frequentemente coinvolti sono C5-C6 e C6-C7, dove il canale è più vulnerabile a restringimenti.
Cause e fattori di rischio
Cause comuni
- Invecchiamento naturale: usura delle articolazioni e dei dischi intervertebrali
- Artrosi: formazione di osteofiti (“becchi ossei”)
- Ernia del disco: un disco può sporgere e comprimere i nervi
Comportamenti o condizioni che aumentano il rischio
- Lavori pesanti o ripetitivi che sovraccaricano il collo
- Posture scorrette prolungate (es. computer o smartphone)
- Traumi cervicali, anche datati
- Predisposizione genetica
Consiglio pratico
Riduci i rischi legati al lavoro sedentario: ogni ora stacca, muovi delicatamente collo e spalle e fai qualche passo. Piccole abitudini riducono la rigidità e rallentano la progressione dei sintomi.
Consiglio pratico
Riduci i rischi legati al lavoro sedentario: ogni ora stacca, muovi delicatamente collo e spalle e fai qualche passo. Piccole abitudini riducono la rigidità e rallentano la progressione dei sintomi.
Sintomi e segnali di allarme
Sintomi tipici
- Dolore al collo che peggiora con i movimenti
- Formicolii o intorpidimento a braccia e mani: ad esempio, addormentarsi tenendo il cellulare
- Debolezza muscolare: difficoltà ad aprire un barattolo o stringere la mano
- Disturbi della camminata: inciampare più facilmente
Segnali che richiedono attenzione medica immediata
- Perdita improvvisa di forza agli arti
- Disturbi urinari o fecali associati a dolore cervicale
- Dolore persistente nonostante farmaci comuni
Approfondimento
La presenza di segni piramidali (iperreflessia, clono, Babinski positivo) indica sofferenza midollare e richiede un approfondimento neurochirurgico urgente.
Approfondimento
La presenza di segni piramidali (iperreflessia, clono, Babinski positivo) indica sofferenza midollare e richiede un approfondimento neurochirurgico urgente.
Diagnosi
Visita medica
Il neurochirurgo o lo specialista valuta:
- Storia clinica
- Esame neurologico (forza, riflessi, sensibilità)
Esami più comuni
- Risonanza magnetica (RMN): mostra con precisione se e dove il midollo è compresso
- Radiografie: valutano l’allineamento delle vertebre
- TAC: utile per analizzare ossa e osteofiti
Approfondimento
La RMN è considerata il gold standard per la diagnosi. La TAC resta utile nello studio degli osteofiti e nei pazienti non candidabili alla RMN, mentre l’EMG consente di distinguere stenosi da altre neuropatie periferiche.
Approfondimento
La RMN è considerata il gold standard per la diagnosi. La TAC resta utile nello studio degli osteofiti e nei pazienti non candidabili alla RMN, mentre l’EMG consente di distinguere stenosi da altre neuropatie periferiche.
Trattamenti
Terapie non invasive
- Farmaci antidolorifici e antinfiammatori
- Fisioterapia mirata al rinforzo muscolare e alla postura
- Collare cervicale per periodi brevi
Consiglio pratico
Nella stenosi cervicale i miglioramenti sono graduali: mantieni gli esercizi fisioterapici anche quando i sintomi sembrano sotto controllo. La continuità è la vera chiave per ridurre il peggioramento.
Consiglio pratico
Nella stenosi cervicale i miglioramenti sono graduali: mantieni gli esercizi fisioterapici anche quando i sintomi sembrano sotto controllo. La continuità è la vera chiave per ridurre il peggioramento.
Procedure interventistiche
- Infiltrazioni epidurali: riducono infiammazione e dolore
- Chirurgia decompressiva: quando i sintomi sono gravi o progressivi, si rimuove la causa della compressione (osteofiti, dischi erniati)
Ruolo del terapista del dolore
Il terapista del dolore aiuta a controllare i sintomi quando la chirurgia non è indicata o in attesa di un intervento. Può proporre terapie mirate come infiltrazioni o neuromodulazione.
Prevenzione
- Mantenere una postura corretta durante il lavoro al PC
- Evitare sforzi bruschi sul collo
- Allenare regolarmente i muscoli cervicali e dorsali
- Controllare peso corporeo e stile di vita
Consiglio pratico
Preferisci attività fisiche dolci e regolari (nuoto, camminata, yoga adattato) invece di sforzi intensi e saltuari. Aiutano a rinforzare i muscoli senza sovraccaricare la cervicale.
Consiglio pratico
Preferisci attività fisiche dolci e regolari (nuoto, camminata, yoga adattato) invece di sforzi intensi e saltuari. Aiutano a rinforzare i muscoli senza sovraccaricare la cervicale.
FAQ
1. La stenosi cervicale può guarire da sola?
No: il restringimento del canale non “si apre” spontaneamente. Nelle forme lievi–moderate si può controllare bene con terapia conservativa (farmaci, fisioterapia, correzioni posturali, talvolta infiltrazioni) con l’obiettivo di ridurre i sintomi e migliorare la funzione. La chirurgia è riservata ai casi resistenti o con segni di mielopatia/progressione neurologica
2. Quando è indicata la chirurgia?
Si valuta se:
- i sintomi non migliorano con terapia conservativa,
- compaiono deficit neurologici (perdita di forza, destrezza, disturbi della marcia),
- sono presenti segni di mielopatia (sofferenza del midollo).
In questi casi la decompressione (anterior/posterior, con o senza stabilizzazione) è l’opzione raccomandata per evitare peggioramenti.
3. Quali sono i segnali d’allarme che richiedono una valutazione urgente?
Difficoltà a camminare o instabilità, perdita di destrezza (es. abbottonarsi, scrivere), debolezza agli arti, disturbi sfinterici (urgenza/incontinenza), riflessi esaltati. Sono tipici della mielopatia cervicale e richiedono rapido inquadramento specialistico e RMN.
4. La risonanza magnetica è sempre necessaria?
È l’esame di riferimento per definire sede e grado di compressione. Radiografie e TAC aiutano a valutare allineamento e osteofiti o quando la RMN non è possibile. L’EMG può chiarire se i sintomi derivano da radicolopatia o da altre neuropatie.
5. Il collare cervicale aiuta?
Può essere utile per periodi brevi nelle fasi acute (dolore intenso, post-trauma) o nel post-operatorio. L’uso prolungato indebolisce la muscolatura e non è raccomandato come strategia cronica di controllo del dolore; meglio abbinarlo a fisioterapia ed esercizi.
6. Le infiltrazioni servono nella stenosi cervicale?
Le infiltrazioni epidurali possono offrire beneficio temporaneo su dolore/infiammzione radicolare, facilitando la riabilitazione, ma l’evidenza è limitata e l’efficacia a lungo termine è incerta; vanno valutate caso per caso in centri esperti.
7. Posso fare sport o attività fisica?
Sì, scegliendo attività a basso impatto (cammino, cyclette pianeggiante, nuoto con stili che non iperestendano il collo, ginnastica posturale). Evita salti, impatti e torsioni brusche. Un programma graduale supervisionato dal fisioterapista riduce dolore e migliora la funzione. (Linee generali coerenti con raccomandazioni conservative per cervicalgia/stenosi.)
8. Quanto tempo serve per recuperare dopo la chirurgia?
Dipende dal tipo di intervento e dallo stato neurologico pre-operatorio: attività leggere spesso in 2–4 settimane dopo procedure semplici; dopo decompressione con stabilizzazione il recupero completo può richiedere 3–6 mesi. La fisioterapia post-operatoria è parte integrante del risultato.
9. La stenosi cervicale peggiora sempre?
Non necessariamente. In molti pazienti il quadro può stabilizzarsi con modifiche dello stile di vita e fisioterapia. Tuttavia, in presenza di mielopatia è più probabile una progressione: in questi casi la valutazione chirurgica tempestiva migliora la prognosi.
Consigli pratici
- Pause attive ogni ora: al PC alzati, muovi spalle/collo, esegui 1–2 minuti di mobilità dolce.
- Postura neutra: schermo all’altezza occhi, spalle rilassate, appoggio degli avambracci.
- Allenamento regolare e graduale: rinforzo scapolo-cervicale e core; evita scatti e iperestensioni.
- Collare solo se indicato e per poco: riduci l’uso appena il dolore lo consente; passa a esercizi guidati.
- Farmaci “a scalare”: usa analgesici/antinfiammatori secondo prescrizione e riduci quando i sintomi migliorano.
- Attenzione ai “segnali rossi”: nuova debolezza, goffaggine delle mani, instabilità del cammino o disturbi sfinterici → valutazione urgente.
- Stile di vita: sonno regolare, controllo del peso, stop al fumo; tutti incidono sul dolore e sulla funzione.
- Percorso personalizzato: confrontati con lo specialista per definire se e quando considerare infiltrazioni o chirurgia.
Consigli pratici
- Pause attive ogni ora: al PC alzati, muovi spalle/collo, esegui 1–2 minuti di mobilità dolce.
- Postura neutra: schermo all’altezza occhi, spalle rilassate, appoggio degli avambracci.
- Allenamento regolare e graduale: rinforzo scapolo-cervicale e core; evita scatti e iperestensioni.
- Collare solo se indicato e per poco: riduci l’uso appena il dolore lo consente; passa a esercizi guidati.
- Farmaci “a scalare”: usa analgesici/antinfiammatori secondo prescrizione e riduci quando i sintomi migliorano.
- Attenzione ai “segnali rossi”: nuova debolezza, goffaggine delle mani, instabilità del cammino o disturbi sfinterici → valutazione urgente.
- Stile di vita: sonno regolare, controllo del peso, stop al fumo; tutti incidono sul dolore e sulla funzione.
- Percorso personalizzato: confrontati con lo specialista per definire se e quando considerare infiltrazioni o chirurgia.
Stenosi Cervicale in 5 punti chiave
① Cos’è →Restringimento del canale vertebrale nel collo: i nervi e il midollo vengono compressi.
② Chi colpisce → Più comune dopo i 50 anni, ma può comparire anche in giovani con traumi o predisposizione.
③ Sintomi principali → Dolore e rigidità al collo, Formicolii a braccia e mani, Debolezza muscolare, Disturbi della camminata
④ Trattamenti → farmaci, fisioterapia, infiltrazioni, chirurgia nei casi gravi
⑤ Prevenzione → Postura corretta al lavoro e a casa, Pausa ogni ora al computer, Attività fisica regolare e a basso impatto, Evitare traumi e sforzi sul collo
Autore
Dr. Alessandro Giammarusti
Neurochirurgo e Terapista del dolore