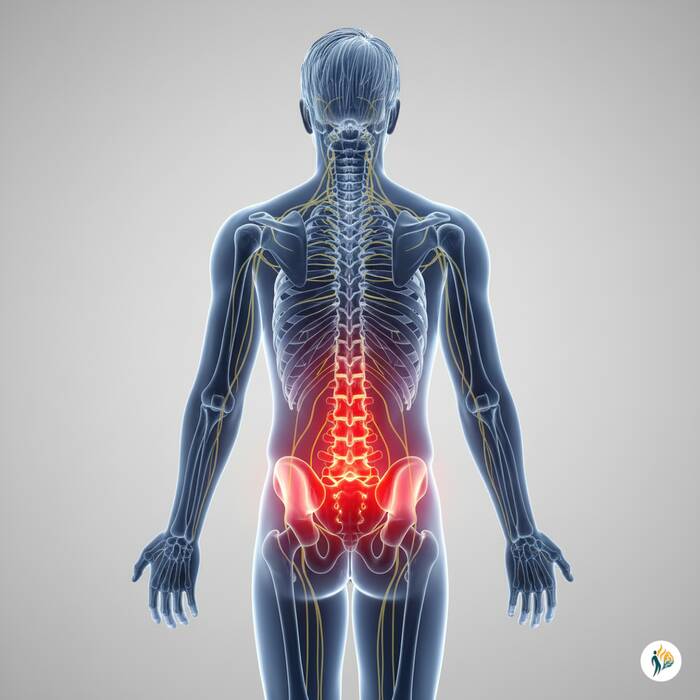
La sindrome delle faccette articolari, una causa comune di mal di schiena cronico, è caratterizzata dal dolore che origina dalle piccole articolazioni posteriori della colonna vertebrale (faccette). Spesso correlata a processi degenerativi (artrosi), questa condizione può compromettere la mobilità e la qualità della vita, manifestandosi con sintomi come dolore lombare che peggiora con l'estensione o la stazione eretta prolungata.
La diagnosi, che integra l'esame clinico con indagini radiologiche (TAC, Risonanza Magnetica), si basa principalmente sul blocco diagnostico, considerato il gold standard per confermare la causa del dolore.
I trattamenti spaziano da approcci conservativi come la fisioterapia e l'utilizzo di farmaci antinfiammatori, fino a procedure mini-invasive come le infiltrazioni o la radiofrequenza, che offrono un sollievo prolungato.
La gestione di questa patologia è un processo multimodale, che mira a ridurre i sintomi, migliorare la funzionalità e prevenire le recidive attraverso l'educazione del paziente e l'adozione di uno stile di vita sano.
Cos'è la sindrome delle faccette articolari lombari
Le faccette articolari sono piccole articolazioni che collegano le vertebre tra loro. Quando si usurano, si infiammano o si lesionano, possono causare dolore e rigidità.
Immaginale come "cerniere" della schiena: se si rovinano, ogni movimento diventa più difficile e doloroso.
Chi può essere colpito
Può colpire chiunque, ma è più frequente in:
• Persone sopra i 40–50 anni
• Chi svolge lavori pesanti o ripetitivi
• Chi ha subito traumi alla schiena
• Atleti che sollecitano molto la colonna
Approfondimento
Il dolore da faccette è spesso confuso con quello da ernia del disco: la differenza principale è che raramente provoca sintomi neurologici (formicolii o debolezza), ma resta circoscritto alla schiena.
Approfondimento
Il dolore da faccette è spesso confuso con quello da ernia del disco: la differenza principale è che raramente provoca sintomi neurologici (formicolii o debolezza), ma resta circoscritto alla schiena.
Cause e fattori di rischio
Cause comuni
• Usura naturale delle articolazioni (artrosi)
• Traumi o incidenti
• Sovraccarico dovuto a posture scorrette
• Problemi ai dischi che modificano il carico sulle faccette
Comportamenti o condizioni che aumentano il rischio
• Stare molte ore seduti o in piedi senza pause
• Sollevare pesi in modo scorretto
• Sovrappeso, che aumenta il carico sulla schiena
• Sedentarietà e muscoli deboli
Consiglio pratico
Se lavori molte ore seduto, alzati ogni 45–60 minuti per camminare o fare stretching: riduci così il sovraccarico sulle articolazioni posteriori.
Consiglio pratico
Se lavori molte ore seduto, alzati ogni 45–60 minuti per camminare o fare stretching: riduci così il sovraccarico sulle articolazioni posteriori.
Sintomi e segnali di allarme
Sintomi tipici
• Dolore nella parte bassa della schiena, spesso su un lato
• Dolore che peggiora stando in piedi o inarcando la schiena all'indietro
• Irrigidimento mattutino
• Difficoltà a raddrizzarsi dopo essere stati piegati
Segnali che richiedono attenzione medica immediata
• Dolore improvviso e molto intenso
• Perdita di forza o sensibilità a gambe o piedi
• Difficoltà a controllare vescica o intestino
• Febbre associata a dolore lombare
Approfondimento
Il dolore da faccette aumenta con l’estensione lombare e migliora con la flessione: questo segno clinico (Kemp test positivo) aiuta a differenziarlo da altre cause di lombalgia.
Approfondimento
Il dolore da faccette aumenta con l’estensione lombare e migliora con la flessione: questo segno clinico (Kemp test positivo) aiuta a differenziarlo da altre cause di lombalgia.
Diagnosi
Visita medica
Il medico esamina la postura, i movimenti e localizza le zone dolorose. Spesso esegue manovre specifiche per riprodurre il dolore e capire se proviene dalle faccette.
Esami più comuni
• Risonanza magnetica (RM): mostra infiammazioni e danni alle articolazioni e ai tessuti vicini.
• TAC: evidenzia usura e osteofiti (piccole "escrescenze" ossee).
• Blocco diagnostico: una piccola iniezione di anestetico vicino al nervo dell'articolazione; se il dolore sparisce, la causa è confermata.
Approfondimento
Il blocco diagnostico è considerato il gold standard perché permette di confermare che l’origine del dolore sia articolare: se il dolore si riduce con l’anestetico, la diagnosi è praticamente certa.
Approfondimento
Il blocco diagnostico è considerato il gold standard perché permette di confermare che l’origine del dolore sia articolare: se il dolore si riduce con l’anestetico, la diagnosi è praticamente certa.
Trattamenti
Terapie non invasive
• Farmaci antidolorifici e antinfiammatori
• Fisioterapia per rinforzare i muscoli e migliorare la postura
• Programmi di esercizi mirati
• Applicazione di calore o ghiaccio nelle fasi dolorose
Consiglio pratico
La fisioterapia funziona meglio se eseguita con costanza: dedica 10–15 minuti al giorno a esercizi di rinforzo lombare, anche dopo la fine del ciclo terapeutico.
Consiglio pratico
La fisioterapia funziona meglio se eseguita con costanza: dedica 10–15 minuti al giorno a esercizi di rinforzo lombare, anche dopo la fine del ciclo terapeutico.
Procedure interventistiche
• Infiltrazioni: iniezioni di farmaci antinfiammatori direttamente nell'articolazione.
• Radiofrequenza: una sonda "disattiva" temporaneamente il nervo che trasmette il dolore, riducendo i sintomi per mesi.
Ruolo del terapista del dolore
Il terapista del dolore è lo specialista che valuta e applica tecniche mirate per ridurre il dolore e migliorare la qualità della vita, scegliendo il trattamento più adatto alla situazione di ciascun paziente.
Caso clinico
Caso clinico
Prevenzione
• Mantenere un peso sano
• Allenare regolarmente la muscolatura di schiena e addome
• Evitare posture scorrette, soprattutto sul lavoro
• Fare pause frequenti se si sta molto in piedi o seduti
• Imparare la tecnica corretta per sollevare pesi
Consiglio pratico
Quando sollevi un peso, piega le ginocchia e tieni la schiena dritta: così scarichi il carico sulle gambe invece che sulla zona lombare.
Consiglio pratico
Quando sollevi un peso, piega le ginocchia e tieni la schiena dritta: così scarichi il carico sulle gambe invece che sulla zona lombare.
FAQ
1. Quanto tempo dura il recupero?
Il recupero varia molto in base al trattamento scelto e allo stato di partenza del paziente.
Dopo una radiofrequenza, il beneficio può durare dai 6 ai 12 mesi, in alcuni casi anche di più.
Con la fisioterapia i miglioramenti sono più graduali, ma spesso più stabili nel tempo, soprattutto se accompagnati da esercizi regolari a casa.
2. Il dolore può tornare?
Sì, il dolore può ricomparire perché la sindrome delle faccette è legata a un processo degenerativo.
Seguire programmi di esercizio, mantenere il peso sotto controllo e sottoporsi a controlli periodici permette di ridurre la frequenza e l’intensità delle ricadute.
3. Le infiltrazioni fanno male?
Generalmente no.
Prima della procedura l’area viene anestetizzata e si avverte solo un piccolo fastidio simile a una puntura.
La procedura è rapida e in mani esperte è ben tollerata.
Alcuni pazienti riferiscono un leggero indolenzimento per 1–2 giorni, che si risolve spontaneamente.
4. Serve sempre la risonanza magnetica?
Non sempre.
La risonanza magnetica è utile quando ci sono dubbi diagnostici o sospetti di altre patologie (ad esempio ernia del disco o stenosi).
In molti casi la diagnosi può essere fatta già con una visita accurata e, se serve, con un’infiltrazione diagnostica.
5. Posso fare sport?
Sì, anzi, l’attività fisica è consigliata.
L’importante è scegliere discipline a basso impatto come nuoto, camminata o bicicletta, evitando sport che richiedono torsioni o salti ripetuti.
Anche yoga e pilates, se guidati da istruttori esperti, possono aiutare a rinforzare la muscolatura di sostegno.
6. Qual è la differenza tra dolore da faccette e dolore da ernia del disco?
Il dolore da faccette articolari resta localizzato nella parte bassa della schiena e peggiora in estensione (inarcando la schiena all’indietro).
Il dolore da ernia del disco si irradia invece alla gamba (sciatalgia) e peggiora piegandosi in avanti.
Capire la differenza aiuta a impostare la terapia corretta.
7. La radiofrequenza è sicura?
Sì, è una procedura mini-invasiva e ben tollerata.
Agisce “disattivando” temporaneamente i nervi che trasmettono il dolore delle faccette.
Il sollievo può durare diversi mesi, ma l’efficacia dipende dalla corretta selezione dei pazienti e dall’esperienza dell’operatore.
8. Posso prevenire la sindrome delle faccette?
Sì. Le strategie preventive includono:
- Mantenere peso corporeo nella norma.
- Allenare regolarmente i muscoli del core.
- Evitare posture statiche prolungate.
- Imparare tecniche corrette per sollevare carichi.
Consigli pratici
- Muoviti ogni giorno: la sedentarietà è il peggior nemico della schiena.
- Mantieni il peso ideale: ogni chilo in più aumenta il carico sulle faccette.
- Rinforza i muscoli del core: addome e lombi forti sostengono meglio la colonna.
- Evita torsioni e sollevamenti bruschi: piegati sempre con le ginocchia.
- Alterna lavoro e pause attive: alzati ogni ora per camminare o allungarti.
- Usa il calore terapeutico: 15–20 minuti al giorno aiutano a ridurre rigidità e dolore.
- Prosegui la fisioterapia anche dopo il ciclo iniziale: previene recidive e migliora la stabilità.
- Consulta regolarmente lo specialista del dolore: un approccio personalizzato migliora la qualità di vita e riduce l’uso cronico di farmaci.
Consigli pratici
- Muoviti ogni giorno: la sedentarietà è il peggior nemico della schiena.
- Mantieni il peso ideale: ogni chilo in più aumenta il carico sulle faccette.
- Rinforza i muscoli del core: addome e lombi forti sostengono meglio la colonna.
- Evita torsioni e sollevamenti bruschi: piegati sempre con le ginocchia.
- Alterna lavoro e pause attive: alzati ogni ora per camminare o allungarti.
- Usa il calore terapeutico: 15–20 minuti al giorno aiutano a ridurre rigidità e dolore.
- Prosegui la fisioterapia anche dopo il ciclo iniziale: previene recidive e migliora la stabilità.
- Consulta regolarmente lo specialista del dolore: un approccio personalizzato migliora la qualità di vita e riduce l’uso cronico di farmaci.
Sindrome delle faccette articolari in 5 punti chiave
① Cos’è → Dolore che origina dalle piccole articolazioni posteriori della colonna vertebrale.
② Chi colpisce → Più frequente dopo i 40–50 anni o in chi svolge lavori pesanti/traumatici.
③ Sintomi principali → Dolore lombare cronico, peggiora in estensione, rigidità mattutina.
④ Diagnosi → Visita specialistica, imaging, blocco diagnostico come gold standard.
⑤ Trattamenti → Farmaci, fisioterapia, infiltrazioni, radiofrequenza.
Autore
Dr. Alessandro Giammarusti
Neurochirurgo e Terapista del dolore